
原发性骨质疏松症(点击查看)防治的基础是调整生活方式和补足钙剂及维生素 D。然而钙剂和维生素 D 种类繁多,如何准确选用药物,一直困扰着专科医生。今天我们就一起聊一聊原发性骨质疏松症患者钙剂和维生素 D 该怎么选?如何用?
一、钙剂
充足的钙摄入对获得理想骨峰值、减缓骨丢失、改善骨矿化和维护骨骼健康有益。
什么情况需要补钙
人体中的钙 99% 存储于骨骼和牙齿中,只有 1% 存在于内环境和其他组织细胞中。血钙参与重要的生理功能,如调节血管舒缩、肌肉收缩、激素分泌、信号转导等。
正常情况下人体血钙含量总是相对稳定的,而通常检测的血钙,包含游离钙和白蛋白结合钙两部分,所以会受到白蛋白水平的影响。因此,不能用血钙水平来判断是否缺钙。
原发性骨质疏松现有两种诊断标准 更多内容查看诊疗顾问—原发性骨质疏松
2013 版中国居民膳食营养素参考摄入量建议,成人每日钙推荐摄入量为 800 mg(元素钙),50 岁及以上人群每日钙推荐摄入量为 1000~1200 mg。而且,研究显示膳食钙优于补充的钙剂,因此应尽可能通过饮食摄入充足的钙。当饮食钙摄入不足时,即可给予钙剂补充。
钙剂应该补多少?
营养调查显示我国居民每日膳食约摄入元素钙 400 mg,故尚需补充元素钙约 500~600 mg/d。不同年龄段钙参考摄入量见表 1,参考摄入量与实际膳食摄入量的差值,即为每天需要补充的元素钙剂量。24 小时尿钙排泄量可用于评估钙的摄入量及吸收量是否充足。
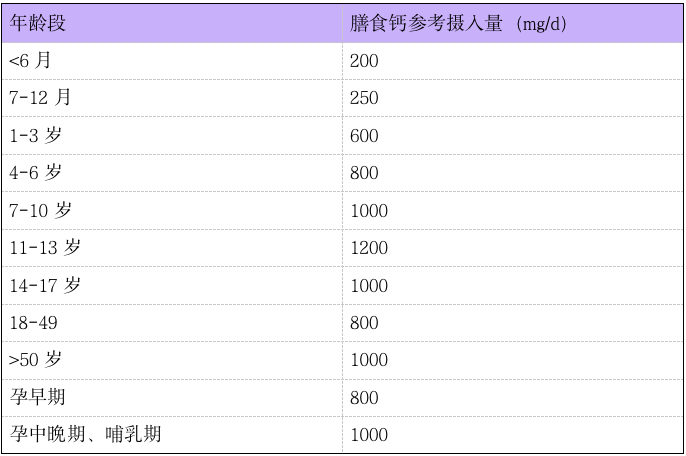
表 1 中国营养学会膳食钙参考摄入量
应该选用哪种钙剂?
钙剂选择需考虑其钙元素含量、安全性和有效性(见表 2)。
碳酸钙为最常用的钙剂,含钙量高,吸收率高,易溶于胃酸,常见不良反应为上腹不适和便秘等。其次为枸橼酸钙,含钙量较低,但水溶性较好,胃肠道不良反应小,且枸橼酸有可能减少肾结石的发生,适用于胃酸缺乏和有肾结石风险的患者。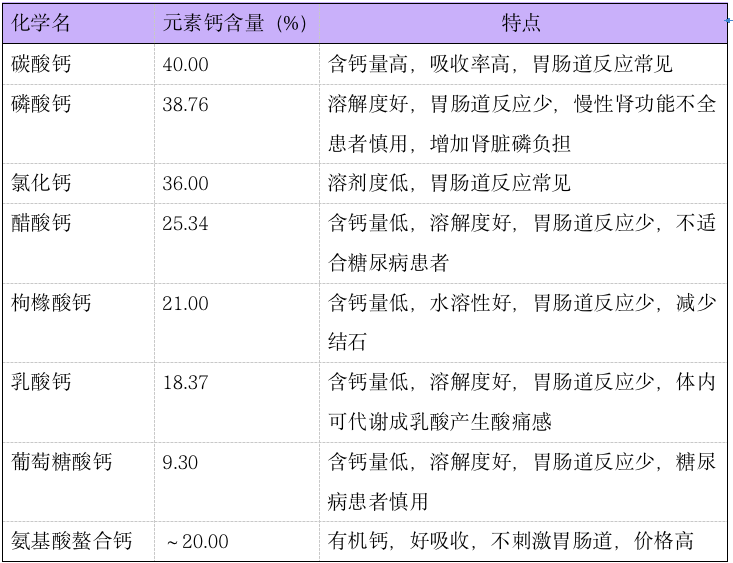
表 2 不同钙剂元素钙含量及特点
此外,高血钙和高尿钙时应避免使用钙剂。补充钙剂需适量(建议<1500 mg/d),超大剂量补充钙剂可能增加肾结石和心血管疾病的风险。
二、维生素 D
维生素 D 主要通过接受紫外线照射后由皮肤合成。进入循环的维生素 D 先在肝脏被 25-羟化酶羟化为 25-羟维生素 D[25(OH)D](这一步羟化几乎不受限制),然后在肾脏和外周组织被 1-α-羟化酶进一步羟化成 1,25(OH)2D [即活性维生素D,占 25(OH)D 浓度的 0.1%],其与维生素 D 受体结合后发挥生理功能,最后在 24-羟化酶作用下失活并从胆汁排出。
为什么要补充维生素 D?
充足的维生素 D 可增加肠钙吸收、促进骨骼矿化、减少钙从肾脏排泄、保持肌力、改善平衡能力和降低跌倒风险,还可以增加双膦酸盐等抗骨质疏松药物的疗效。
此外,维生素 D 还有很多骨骼外作用,如抗癌、调剂免疫、改善代谢等。人体循环中超过 85% 的 25(OH)D 被骨外组织利用,如果循环中维生素 D 不足,其骨外的有益作用也无法顺利发挥。
在中国人的饮食当中,富含维生素 D 的食物极少,因此食物中获得的维生素 D 很少。在我国维生素 D 不足状况普遍存,当体内合成的维生素 D 不能满足机体的需求时,就需要外源补充。
普通维生素 D 应该补多少?
2013 版中国居民膳食营养素参考摄入量建议:
1、成人推荐维生素 D 摄入量为 400 IU/d;
2、65 岁及以上老年人因缺乏日照、以及摄入和吸收障碍常有维生素 D 缺乏,推荐摄入量为 600 IU/d;
3、可耐受最高摄入量为 2000 IU/d;
4、维生素 D 用于骨质疏松症防治时,剂量可为 800~1200 IU/d。
25(OH)D 与血清中的维生素 D 结合蛋白结合,这是维生素 D 在体内循环中最丰富、最稳定的存在形式,因此被用来评价人体的维生素 D 水平。
对于维生素 D 不足或缺乏的患者,需补充的剂量与上述推荐不同,建议根据血清 25(OH)D 的检测水平来指导维生素 D 的补充。
当 25(OH)D>30μg/L 时即可接近获得最佳的肠钙吸收效果,因此,25(OH)D 水平应达到或高于 30μg/L,最佳范围为 30-50μg/L。25(OH)D 的半衰期为 15~20d,所以应该每 3 个月监测 1 次。
要使 25(OH)D 达到 30μg/L,通常需要补充普通维生素 D 1000~2000 IU/d ,3 个月后根据检测结果调整剂量。对于肥胖、吸收不良、老年患者,可酌情增加维生素 D 用量。
摄入普通维生素 D 不容易发生中毒,研究显示,连续 6 个月每天摄入 10000 U 或每天 >50000 U 才可能导致中毒。国际医学学会推荐的安全剂量上限为长时间每天补充维生素 D 不超过 4000 IU。
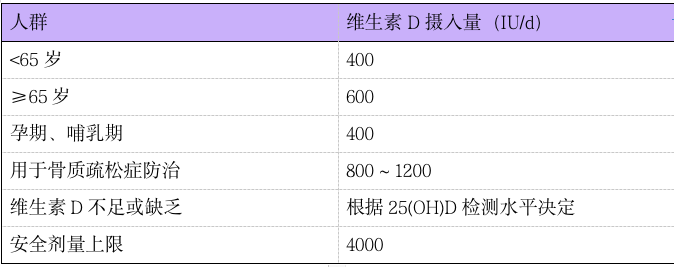
表 3 推荐维生素 D 摄入量
另外,由于维生素 D 为脂溶性,需要脂肪帮助吸收,推荐在饭后服用。
当没有口服制剂或不能耐受口服制剂时,可以在肝肾功能正常的前提下选用维生素 D3 针剂(300000 U/支),每 3 个月肌注 1 次。不推荐一年一次大剂量使用维生素 D 制剂。
什么情况选用活性维生素 D?
目前市面上的活性维生素 D 制剂主要有 1-α-OH-D3(阿法骨化醇)和 1,25(OH)2D3(骨化三醇)。
由于肝脏的 25 羟化过程几乎不受限制,经过肾脏的羟化的活性维生素 D[1,25(OH)2D]的血清浓度仅占 25(OH)D 的 0.1%,因此 1,25(OH)2D 的降低不容易发生,通常不是因为体内 25(OH)D 不足,而是因为肾脏的 1-α 羟化不足引起,常见于肾功能不全的患者。
因此,活性维生素 D 主要适用于肝肾功能不全、有维生素 D 代谢异常的患者,目前推荐慢性肾病(4~5期)、透析或肾小球过滤率 ≤30mL/min 的患者使用。
此外,系统评价显示活性维生素 D 在减少非椎体骨折和跌倒方面,比普通维生素 D 有优势。因此,小剂量活性维生素 D 也可考虑用于高龄、高跌倒风险的患者,以快速改善症状和肌肉功能。
活性维生素 D 与受体的亲和力极强,经外源过量补充后发生高血钙和高尿钙的风险显著高于普通维生素 D。因此,使用过程中应该监测血钙和尿钙,及时调整剂量。
总之,原发性骨质疏松症需要综合治疗,补充钙剂和维生素 D 只是基础,还需要调整生活方式、控制危险因素,必要时给予抗骨质药物干预以及康复治疗。
本文作者:石少敏 审核:徐少勇,襄阳市中心医院内分泌科
编辑 | 圆脸大侠
题图 | 站酷海洛
投稿 | drugs@dxy.cn
参考文献:
1、Chandran M. AACE/ACE Clinical Practice Guidelines for the Diagnosis and Treatment of Postmenopausal Osteoporosis-2020 Update: Risk Stratification and Intervention Thresholds. Endocrine practice. 2021, 27:378.
2、中华医学会骨质疏松和骨矿盐疾病分会. 原发性骨质疏松症诊疗指南(2017年版). 中华骨质疏松和骨矿盐杂志, 2017, 10(5).
3、王覃、陈德才. 普通维生素 D 与骨质疏松. Chinese Journal of Practical Internal Medicine,Jul.2011 Vol.31 No.7.
4、威廉姆斯内分泌学.
5、Richard Eastell, Clifford J. Rosen, Dennis M. Black, et al. Pharmacological Management of Osteoporosis in Postmenopausal Women: An Endocrine Society Clinical Practice Guideline. J Clin Endocrinol Metab, May 2019, 104(5):1–28.
